手術が終わっても、安心はまだできません。薬を正しく使わないと、回復が遅れたり、重い副作用が出たり、最悪の場合、命に関わる事態になることもあります。手術後の短期薬物使用--特に痛み止め、抗生物質、鎮静剤--は、一見簡単そうに見えますが、実は非常にリスクが高い領域です。世界保健機関(WHO)のデータによると、手術後の薬物ミスが原因で発生する有害事象は、全体の67%が薬の再確認を怠ったことによって防げた可能性があります。この数字は、ただの注意喚起ではなく、あなたの体を守るための行動指針です。
薬の準備と使用は、絶対に無菌でなければならない
手術室で使われる薬は、すべて無菌状態で扱われなければなりません。これは、看護師や麻酔科医だけの責任ではありません。患者本人も、薬の準備を誰かがしているのを見たら、それが「新しい注射器と針」を使っているか確認してください。米国疾病対策センター(CDC)は2023年11月に更新したガイドラインで、患者ごとに新しい注射器と針を使うことを厳格に義務づけています。一度使った針を再利用したり、複数の患者に同じ注射器を渡したりすることは、B型肝炎やC型肝炎の感染リスクを劇的に高めます。2001年から2011年までの間に、米国だけで44件のアウトブレイクが発生し、1万4000人以上が感染したというデータがあります。
手術中に薬を準備するとき、薬瓶や薬液の容器は、必ずラベルを貼らなければなりません。薬の名前、濃度、有効期限--この3つが欠けていたら、その薬は即座に廃棄すべきです。日本でも、手術室で「ラベルなしの薬」が使われた事例が報告されています。その結果、本来は10mgのモルヒネが必要なところ、100mgの濃縮液が投与され、患者が呼吸停止に陥ったケースもあります。薬は、手術台の上に置かれたまま放置されてもいけません。一度使った注射器は、その手術が終わったらすぐに捨てなければなりません。たとえ同じ患者にまた使うつもりでも、その注射器は「その場で使った分だけ」のものであり、次に使うための予備ではありません。
高リスク薬物は、特別な注意が必要
手術後に使われる薬のうち、特に危険なのが「ハイアラート薬物」です。モルヒネやフェンタニルのようなオピオイド、ヘパリン、インスリン、血管収縮薬、筋弛緩薬などです。これらの薬は、1ミリリットルの違いで、患者の命を左右します。
米国麻酔科学会(ASA)は、これらの薬物の濃度を明確に記録し、投与前に必ず二人で確認するよう義務づけています。たとえば、モルヒネの濃度が「1mg/mL」なのか「10mg/mL」なのか--この違いを間違えると、投与量が10倍になります。手術室では、薬の濃度を確認するための「リードバック」が必須です。医師が「モルヒネ、1mg」と言ったら、看護師は「モルヒネ、1mgですね」と繰り返して確認します。この一言が、命を救うことがあります。
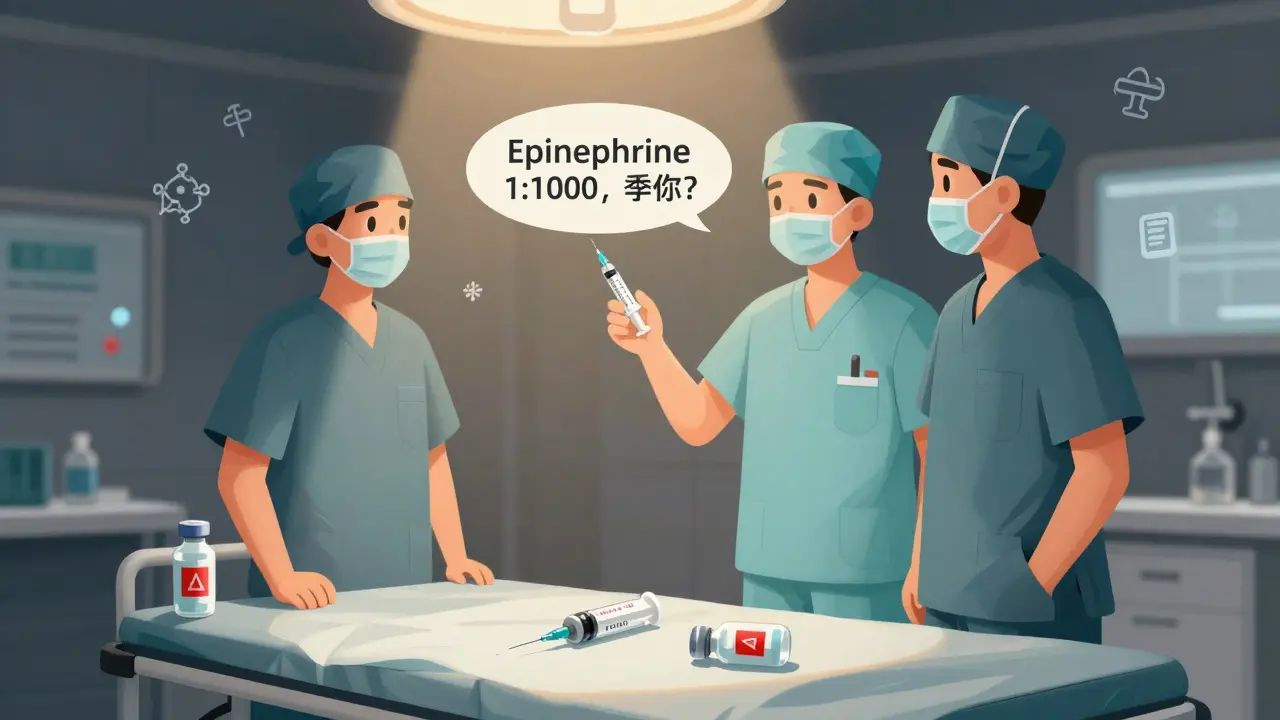
また、同じ薬でも、濃度が違うものが手術台の上に並んでいることがあります。たとえば、耳の手術用のアドレナリンは「1:1000」や「1:10000」という異なる濃度があります。どちらを使うべきか、手術の種類によって決まります。間違えて濃度の高いものを投与すると、心臓が止まる可能性があります。そのため、手術補助技師(CST)は、薬を渡す前に「薬名と濃度を声に出して確認する」ことが、日本でも推奨されています。
薬の記録は、手書きではなく電子で
手術後、薬をいつ、どれだけ、どの経路で投与したか--この記録が、次の医療の判断を左右します。紙の記録は、読みづらく、書き忘れが多く、改ざんのリスクもあります。米国手術師協会(AORN)の調査では、電子記録システムを使っている病院では、薬の記録ミスが92%も減少していることが分かっています。
日本でも、電子カルテの導入が進んでいますが、まだ「手書きで済ませる」病院があります。薬の投与記録は、患者の名前、投与日時、薬の名前、量、経路(静脈注射、経口など)、投与した人の名前--この5つが必ず含まれている必要があります。どれか一つでも欠けていたら、それは「記録」とは言えません。薬の記録が不完全だと、次の医師が「この薬はもう投与したか?」と疑い、余計な薬を追加投与してしまう可能性があります。重複投与は、副作用のリスクを爆発的に高めます。
薬物ミスの主な原因と、それを防ぐ具体的な方法
手術後の薬物ミスは、なぜ起きるのでしょうか? ECRI研究所の2022年データによると、主な原因は以下の通りです:
- 間違った薬を選んだ:32%
- 間違った量を投与した:28%
- ラベルが間違っていたり、なかった:19%
- 薬の確認を省略した(特に緊急時):15-20%
これらを防ぐための具体的な対策は、実はとてもシンプルです:
- ラベルは必ず貼る--薬を準備した瞬間に、薬の名前と濃度を書く。空の容器に事前にラベルを貼るのは絶対にやめる。
- 二人で確認する--特に高リスク薬物。投与前に、看護師と医師が一緒に薬の名前と量を読み上げる。
- リードバックを習慣にする--「モルヒネ、1mg」と言われたら、「モルヒネ、1mgですね」と返す。この一言で、90%の誤解が防げます。
- 緊急時でもルールを守る--時間がなくても、注射器の交換、ラベルの確認、リードバックは省略しない。緊急時ほど、ミスのリスクが高まります。
手術チームの間で、これらのルールが「当たり前」になっていれば、薬物ミスは劇的に減ります。2022年にAORNジャーナルで発表された研究では、病院がこれらのルールを完全に導入したところ、薬物ミスが63%減りました。

患者自身ができること--自分で薬を守る
薬の安全は、医療スタッフだけの責任ではありません。あなた自身も、自分の体を守る「最後の砦」です。
退院するとき、医師や薬剤師から「これとこれを、1日2回、食後に飲んでください」と言われたら、必ず自分の言葉で言い返してみてください。「ええと、これはモルヒネで、1錠、朝と夜、食後ですね?」と。この一言で、薬の名前や量、飲み方の間違いを防げます。
また、薬の袋に書かれた説明と、医師の説明が違う場合は、すぐに聞き直してください。たとえば、薬の袋に「1日3回」と書いてあるのに、医師は「1日2回」と言っている--これは重大なミスの兆候です。薬剤師に確認する勇気を持ってください。
痛みが強いからといって、処方された量以上に薬を飲んだり、友人からもらった痛み止めを飲んだりするのは、絶対にやめてください。手術後の薬は、あなたの体の状態に合わせて、正確に計算されています。余分な薬は、肝臓や腎臓に負担をかけ、回復を遅らせます。
今後、薬物安全はどう変わるのか?
薬物安全の分野は、今、大きく変わろうとしています。2024年には、手術用の「スマート注射器」の実用化が進んでいます。この注射器は、薬の名前と量を自動で読み取り、間違った薬を投与しようとしたときにアラームを鳴らします。また、バーコードで薬と患者を照合するシステムも、日本でも導入が進んでいます。東京の大学病院では、このシステムを導入してから、薬物ミスが39%減りました。
しかし、技術だけでは足りません。重要なのは、医療チームの「文化」です。誰かがルールを守らなくても、他の人が「それ、確認していい?」と声をかける--そんな風土が、本当の安全を生み出します。
手術後の薬物使用は、一見単純な作業に見えますが、その背後には、何百ものチェックポイントがあります。どれか一つでも抜けたら、命に関わる可能性があります。だからこそ、あなたが「これは正しいか?」と疑う姿勢を持つことが、最も重要な安全対策です。
手術後、痛み止めをいつもより多く飲んでも大丈夫ですか?
ダメです。手術後の痛み止めは、あなたの体重、肝臓や腎臓の機能、手術の種類に基づいて、医師が正確に計算して処方しています。量を増やすと、呼吸が浅くなったり、意識がもうろうとしたりする副作用が起きる可能性があります。特にオピオイド系の薬は、少量でも過剰投与で命に関わることがあります。痛みが強い場合は、医師に相談して、量や種類を調整してもらいましょう。
手術後の薬は、他の薬と混ぜて飲んでもいいですか?
混ぜて飲んではいけません。特に漢方薬、サプリメント、市販の風邪薬、頭痛薬は、手術後の薬と相互作用する可能性があります。たとえば、アスピリンやイブプロフェンは、出血リスクを高めるため、手術後は避ける必要があります。薬を飲む前に、必ず薬剤師や医師に「他の薬やサプリメントを飲んでいるか」を伝えてください。
薬のラベルが読みにくくて、何が書いてあるかわからない場合、どうすればいいですか?
そのまま飲まないでください。薬局の薬剤師に直接電話して、薬の名前と量を確認してください。また、病院の看護師や医師にも、薬のラベルの写真を送って確認してもらいましょう。薬の名前が「モルヒネ」と書いてあるはずなのに、「メプロラム」となっていたら、それは重大な間違いです。確認を怠ると、命の危険があります。
手術後、薬を飲むのを忘れてしまったらどうすればいいですか?
次の投与時間まで待って、普通の量を飲んでください。前の分を2倍にして飲んではいけません。たとえば、朝10時に飲む薬を忘れてしまった場合、午後2時になっても飲まなかったら、その日はその薬を飲まないで、次の朝10時に通常の量を飲むようにします。2倍にすると、薬の効果が過剰になり、副作用が強くなる可能性があります。
手術後の薬は、何日くらい飲むのが普通ですか?
薬の種類によって異なります。痛み止めは、通常3〜7日、抗生物質は5〜14日が一般的です。ただし、痛みがなくなっても、抗生物質は処方された日数分、必ず最後まで飲む必要があります。途中でやめると、細菌が耐性をつけて、次に薬が効かなくなることがあります。薬をやめるタイミングは、必ず医師の指示に従ってください。



コメント
Mariko Yoshimoto
14 1月 2026あー、この記事、めっちゃ大事だよね。でもさ、ラベル貼るのすらまともにできない病院が日本に多いんだよ? 私が前に通ったとこ、注射器のラベルが「モルヒネ???」って手書きで書いてあって、数字も消えてたし…。 看護師さんも「あ、すみません、今書きます」って笑ってたし。 このレベルのケアって、本当に命に関わるのに、なんで改善されないの? 制度が遅れてるのではなく、人間の意識が腐ってるんだと思う。
晶 洪
15 1月 2026薬は命。間違えたら死ぬ。それだけ。
naotaka ikeda
16 1月 2026この記事、本当に必要だと思いました。特にリードバックの部分。医療現場で「確認」が軽視されがちだけど、一言声に出すだけで防げるミスが山ほどある。 私も家族が手術したとき、薬の名前を聞かれて「はい、わかりました」って答えたけど、実は全然わかってなかった。 今なら、ちゃんと「モルヒネ、1mgですね?」って言い返す。 小さな習慣が、大きな命を守る。
諒 石橋
17 1月 2026日本はもう遅い。アメリカのCDCのガイドラインを真似してないのが問題。 お国自慢で「日本は安全」って言ってる場合じゃない。 ラベルなしの薬が手術室に置かれてるって、もう国際的に恥ずかしいレベルだよ。 海外の病院で働いてた友達が、日本の病院を見て「これで患者が死なないほうが奇跡だ」って言っていた。 ちゃんと改善しないと、また大事故が起きる。
risa austin
18 1月 2026本稿は、手術後薬物管理に関する極めて重要かつ厳粛な指針を提示しており、医療従事者および患者双方にとって不可欠な知見を包含している。 特に、リードバックの実践的意義は、臨床倫理の本質を如実に表しており、その徹底こそが、現代医療の信頼性を維持するための不可欠な要素である。 本稿の提唱する諸原則は、今後、全国の医療機関における標準操作手順として、法的拘束力を持つべきであると考えます。
Taisho Koganezawa
19 1月 2026でも、本当に「二人確認」って、現場で実行されてるの? 医師は忙しいし、看護師は人手不足。 「確認」って名目で、ただ「うん、うん」って頷いてるだけじゃない? それって、確認じゃなくて、自己満足の儀式じゃない? 技術より文化。 でも、文化って、誰が変えるの? 患者が「これ、確認していい?」って言える環境になってる? それこそが、真の安全の第一歩だと思う。
Midori Kokoa
20 1月 2026薬の説明、ちゃんと聞いてる? 聞き返す勇気、持とう。 私も以前、薬の量を間違えて飲んでしまいそうになった。 でも、その時に「ちょっと、これ、1錠って書いてあるけど、先生は2錠って言ってた?」って聞いたら、実は間違いだった。 一言言えるだけで、命が救える。 怖くない。 安心して聞いてね。
Shiho Naganuma
21 1月 2026日本の病院は、海外と比べて遅れてるって言うけど、海外の病院だって、薬のミスは起きてるよ? アメリカだって、注射器再利用で肝炎のアウトブレイク起きてるって、この記事に書いてあるじゃん。 日本人は真面目だから、ちゃんとルール守ってる。 海外のニュースを鵜呑みにして、日本を貶めるのはやめて。 私たちの医療は、ちゃんと頑張ってる。
Ryo Enai
22 1月 2026スマート注射器? バーコード? 全部政府の監視だよ。 薬の管理を機械に任せるって、人間の判断を奪う行為。 医師が間違える? それなら、薬を飲まなきゃいい。 病院は全部、陰謀だ。 薬は毒。 ラベルも嘘。 君の体は、君のもの。 信じるな、疑え。 スマホで写真撮って、SNSに上げろ。 みんなで暴こう。 #薬は殺人兵器