薬を複数飲んでいると、思わぬ問題が起きることがあります。たとえば、風邪薬と降圧薬を一緒に飲んだら、めまいがひどくなった。または、サプリメントを飲み始めたとたん、心臓の薬の効きすぎで動悸がした。これらはすべて、薬の相互作用のせいかもしれません。特に、薬の体内での動きに影響を与える「薬物動態的相互作用」は、多くの患者さんが知らないまま、命に関わるリスクを抱えています。
薬は体の中でどう動いているの?
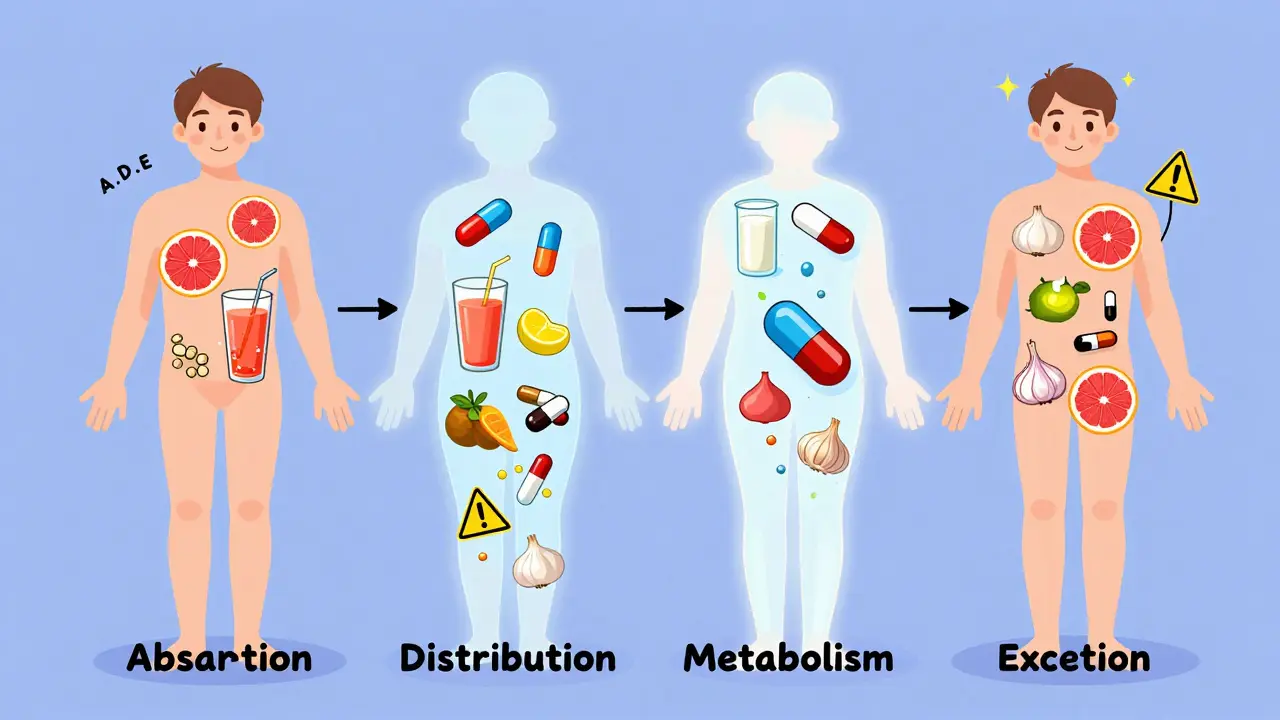
薬が体の中でどう働くかを理解するには、4つのステップを覚えておけばいいです。この4つを英語でADMEと呼びます:
- Absorption(吸収):薬が胃や腸から血液中に取り込まれる過程
- Distribution(分布):血液を通じて体中の組織や臓器に広がる過程
- Metabolism(代謝):肝臓などで薬が分解される過程
- Excretion(排泄):腎臓や胆汁を通じて体外に排出される過程
このいずれかの段階で、別の薬や食品が邪魔をすると、薬の効き目が強すぎたり、逆にまったく効かなくなったりします。これが薬物動態的相互作用です。
吸収の問題:胃や腸で起こるトラブル
薬は、胃や腸から吸収されて初めて効き始めます。でも、他の物質がその吸収を妨げることがあります。
たとえば、抗生物質のテトラサイクリンと牛乳。カルシウムがテトラサイクリンとくっついて、吸収を半分以上も減らしてしまうのです。そのため、牛乳やチーズ、ヨーグルトを飲んだ直後に薬を飲むと、効きが悪くなります。この場合は、薬と牛乳の間を2〜3時間空けるのが安全です。
また、胃酸を抑える薬(制酸剤)を飲んでいると、ケトコナゾールという抗真菌薬が吸収されにくくなります。なぜか? ケトコナゾールは酸性の環境でしか吸収されないからです。胃酸が中和されると、薬がちゃんと体に入らなくなるのです。
さらに、モルヒネのような痛み止めは、胃の動きを鈍くして、アセトアミノフェン(パラセタモール)の吸収を遅らせます。こうした吸収の遅れは、痛みが長く続く原因になることがあります。
分布の問題:血液中のタンパク質と薬の競争
血液の中には、薬を運ぶためのタンパク質(アルブミンなど)があります。でも、薬が多すぎると、このタンパク質の席が足りなくなります。
たとえば、ワルファリン(血液を固まりにくくする薬)とジクロフェナク(痛み止め)を一緒に飲むと、両方が同じタンパク質にしがみつくため、ワルファリンが「追い出され」ます。追い出されたワルファリンは、そのまま血液中に自由に漂い、効き目が急に強くなります。結果、出血しやすくなるのです。
でも、これは珍しいケースです。ほとんどの薬は、体が代謝を調整してバランスを取り戻します。でも、ワルファリンやジギタリス(心臓の薬)のように、効き目が非常に敏感な薬では、ほんの少しの変化でも危険です。このタイプの薬を飲んでいる人は、他の薬を追加する前に必ず医師や薬剤師に相談してください。

代謝の問題:肝臓で起こる最大のリスク
薬物動態的相互作用の中で、最も危険でよく起こるのが、肝臓での代謝の変化です。ここでは、CYP450酵素という特殊なシステムが、薬を分解する役割を担っています。
この酵素は、抑える薬と促す薬の影響を受けます。
- 抑える薬(阻害剤):薬の分解を遅らせ、濃度が上がりすぎてしまう
- 促す薬(誘導剤):薬の分解を早め、効き目が弱くなってしまう
代表的な阻害剤:
- グレープフルーツジュース:CYP3A4という酵素を強く抑える。85種類以上の薬と相互作用。例:アトルバスタチン(コレステロール薬)、シルデナフィル(ED薬)、アマロディピン(高血圧薬)
- クリアリスマイシン(抗生物質):ミダゾラム(鎮静薬)の効きを強め、呼吸が止まる可能性も
- フルオキセチン(抗うつ薬):CYP2D6を抑える。例:メトプロロール(心臓薬)の濃度が2倍に
代表的な誘導剤:
- リファンピシン(結核薬)
- カルバマゼピン(てんかん薬)
- セントジョーンズワート(うつ病用のハーブ):このハーブを飲んでいると、避妊薬や抗HIV薬の効きが落ちて、妊娠や感染のリスクが上がります
特に注意が必要なのは、ワルファリンとラモトリジン(てんかん・双極性障害の薬)です。ラモトリジンは、セントジョーンズワートやカルバマゼピンと併用すると、有毒な代謝物が作られ、白血球や血小板が減るという重い副作用が出ることがあります。
排泄の問題:腎臓や輸送タンパク質の罠
薬は、最終的に腎臓や胆汁で体外に排出されます。でも、別の薬がこの排出を妨げると、薬が体内にたまりすぎます。
たとえば、プロベニシド(痛風の薬)は、セフェム系抗生物質の排出を抑えるため、血中濃度が上がりすぎて腎臓に負担をかけます。
もっと危険なのは、ジギタリス(心臓の薬)とイトラコナゾール(抗真菌薬)の組み合わせです。イトラコナゾールは、腎臓の細胞からジギタリスを排出する「P-グリコタンパク質」をブロックします。その結果、ジギタリスが体内にたまり、不整脈で命に関わる可能性があります。
また、メトトレキサート(がんや関節リウマチの薬)とNSAIDs(痛み止め)を一緒に飲むと、骨髄抑制や腎不全を起こすことがあります。
実際の事例:高齢者の命を脅かす相互作用
85歳の女性が、ベナラフキシン(抗うつ薬)とプロパフェノン(不整脈薬)を一緒に飲んだところ、幻覚と落ち着きのなさが現れ、入院しました。
なぜか? 両方の薬が、CYP2D6酵素とP-グリコタンパク質の両方を阻害し合ったのです。結果、ベナラフキシンの濃度が異常に上がり、脳に過剰な影響を与えたのです。
このように、薬が2〜3種類重なると、予測できない反応が起きることがあります。特に、高齢者や複数の病気を抱えている人は、リスクが高くなります。

あなたができる安全な対策
薬の相互作用を防ぐには、専門家に任せるだけでなく、自分でできることがあります。
- すべての薬をリストアップする:処方薬、市販薬、サプリメント、ハーブ、漢方薬をすべて書き出しましょう。これだけで、相互作用のリスクは47%減るという研究があります。
- 薬局は1つに決める:同じ薬局で薬を処方してもらうと、薬剤師が「この薬とあの薬、一緒に飲んではいけません」と自動でチェックしてくれます。米国では、この方法で年間15万件以上の副作用を防いでいます。
- 「他の薬と大丈夫ですか?」と聞く:医師や薬剤師に、新しい薬を処方されたとき、必ずこの質問をしてください。質問するだけで、潜在的なリスクが63%も見つかるというデータがあります。
- グレープフルーツジュースは避ける:85種類以上の薬と相互作用します。特に、コレステロール薬や高血圧薬を飲んでいる人は、ジュースではなく、アップルジュースやオレンジジュースに変えましょう。
- 甲状腺薬とカルシウムは4時間空ける:甲状腺ホルモンは、カルシウムとくっついて吸収されなくなります。朝の薬を飲んだあと、4時間以上経ってから牛乳やカルシウムサプリを飲んでください。
医療チームも頑張っています
病院や薬局では、薬の相互作用を防ぐためにさまざまな仕組みがあります。
- 電子カルテには、85%の重大な相互作用を自動で警告する機能があります。
- 薬剤師が薬の見直しをすると、入院リスクが22%減ることが証明されています。
- 薬剤師が患者の薬をすべてチェックする「薬物療法管理」は、年間120万件以上の重大な相互作用を防いでいます。
でも、医療システムが完璧ではないのも事実です。警告が多すぎて、医師が「またか」と思って無視してしまうこともあります。だからこそ、あなた自身が意識して、声を上げることが何より大切です。
未来:遺伝子で薬をカスタマイズする時代
今、新しい技術が登場しています。それは、遺伝子検査です。
たとえば、CYP2C19という酵素の遺伝子型によって、ある薬が効きすぎたり、まったく効かなかったりします。日本では、この検査が徐々に広がりつつあります。
米国では、340種類以上の薬の説明書に、遺伝子情報が記載されています。将来的には、あなたの遺伝子に合わせて薬を選ぶ時代が来ます。そうすれば、薬の相互作用による入院は、30%減ると見込まれています。
今すぐできることは、自分の薬を正しく理解し、医療チームとしっかり話し合うことです。薬は、正しく使えば命を救います。間違った組み合わせなら、命を脅かします。あなたが、その「正しさ」を守る第一の守護者です。
薬とグレープフルーツは本当に一緒に飲んではいけないのですか?
はい、絶対に避けてください。グレープフルーツジュースは、肝臓のCYP3A4酵素を強く抑えるため、85種類以上の薬と相互作用します。特に、コレステロール薬(アトルバスタチン)、高血圧薬(アマロディピン)、不整脈薬(ジルチアゼム)、鎮静薬(ミダゾラム)などと飲むと、薬の濃度が数倍に上がり、肝臓や心臓に重い負担がかかります。ジュースではなく、アップルジュースやオレンジジュースに変えるのが安全です。
サプリメントも薬と相互作用するのですか?
はい、サプリメントは薬と同様に相互作用します。特に、セントジョーンズワート(うつ病用ハーブ)は、避妊薬や抗HIV薬、抗うつ薬の効きを弱めます。ビタミンKはワルファリンの効きを弱め、ガーリックやギンコウは出血リスクを高めます。サプリメントは「自然だから安全」と思いがちですが、薬と同じように注意が必要です。
高齢者ほど薬の相互作用が起きやすいのはなぜですか?
高齢者は、肝臓や腎臓の機能が低下しているため、薬を分解・排出する力が弱くなります。また、複数の病気を抱えていて、薬を5〜10種類も飲んでいる人が多いです。その上、薬の吸収や分布にも変化が起き、薬の濃度が予測できないほど変動します。65歳以上の40%が腎機能が低下しており、これが相互作用のリスクを大きくしています。
薬の飲み合わせが悪かったら、どうすればいいですか?
すぐに薬をやめたり、量を減らしたりしないでください。まず、薬剤師に相談しましょう。薬局に持参した薬のリストを見せれば、どの組み合わせが危険か、どれを替えるべきか、どれを時間差で飲むべきかを具体的にアドバイスしてくれます。緊急の症状(めまい、出血、意識の混濁、不整脈)があれば、すぐに病院へ行ってください。
薬の相互作用は、毎回チェックしてもらえるのですか?
病院の電子カルテは、薬の相互作用を自動でチェックしますが、すべてをカバーしていません。特に、市販薬やサプリメントは、医師が知らなかったり、記録されていなかったりします。そのため、自分が「この薬、新しいのだけど大丈夫?」と聞くことが、最も確実な防衛策です。薬剤師は、あなたの薬の専門家です。遠慮せずに、毎回聞いてください。




コメント
ゆうや とみおか
16 3月 2026薬の飲み合わせでめまい起こした時、『あれ?これって相互作用?』って思ってネットで探したけど、情報が散らばりすぎて逆に頭が痛くなったわ。この記事、めっちゃ分かりやすかった。ありがとう。
Haru Chiaki
18 3月 2026CYP450酵素って、まるでレストランの席取り合戦みたいだな。薬が多すぎると、誰も座れない。でも、グレープフルーツは席を独占して、他の客を追い出すタイプ。マジでやめとけ。
YOSUKE MASU
20 3月 2026サプリメントは『自然だから安全』って思ってる人多すぎ。ビタミンKでワルファリン効かなくなるって、『お前、血が止まらんようになるぞ』って言ってるのと一緒やん。自己判断は命取り。
yuu tsuda
22 3月 2026この記事、本当に丁寧で感動しました。涙が出るほど、ちゃんと誰かの命を守ろうとしているのが伝わってきます。薬剤師の皆さま、ありがとうございます。🙏
Taihei Takahashi
22 3月 2026ADMEという概念を、薬物動態学のフローチャートとして可視化する試みは、従来の医療教育における線形的アプローチに対する根本的なパラダイムシフトを示唆している。特に、P-グリコタンパク質の輸送抑制は、薬物のバイオアベイラビリティにおける非線形動態を再定義する重要な因子である。
Yoshitaka Takano
23 3月 2026電子カルテの警告が多すぎて医師が無視するって書いてるけど本当?それって製薬会社が仕組んだ罠じゃない?薬の副作用で儲かる仕組みになってる気がする。薬局を1つにしろって言ってるけど、それも企業の戦略だよな?
伊句馬 久貝
24 3月 2026高齢者の薬の数が多いのは、病気を治すためじゃなくて、症状を無理やり押さえつけてるだけなケースが多い気がする。もっと根本から見直す必要がある。薬に頼るより、生活習慣の見直しを優先すべき。
Yoko Kanno
25 3月 2026グレープフルーツやめてアップルジュースって?それってただのマーケティングじゃん。オレンジジュースなら大丈夫って書いてるけど、レモン汁とかも同じやん。なんか騙されてる気分。
Yury Fedorovsky
25 3月 2026日本では遺伝子検査が広がりつつあるという記述に感銘を受けました。欧米の先進事例と比較しても、日本の医療システムは着実に進化していると実感します。薬の個別化治療は、まさに未来への一歩です。
Yasushi Kida
26 3月 2026薬の飲み合わせで命を落とす人がいるって、本当に怖い。でも、この記事を読んだら、自分もちゃんと行動できる気がした。薬剤師に相談する勇気、今日から持つ。ありがとう、この文章が僕の命を救うかもしれない。